Причины возникновения преэклампсии

О подготовке к зачатию, ведении беременности и послеродовом периоде я рассказываю на вебинарах:
Преэклампсия (или гестоз) является одним из частых осложнений второй половины беременности. Возникновение подобного состояния обусловлено нарушениями адаптационных механизмов матери и невозможностью вследствие этого обеспечить потребности растущего плода. Преэклампсия опасна как для малыша, так и для самой матери. О том, как выявить данное осложнение и предотвратить негативные последствия его развития, я расскажу в этой статье.
Что такое преэклампсия?
Многим читательницам хорошо знаком термин «гестоз» - осложнение беременности, развивающееся после 20-й недели беременности и сопровождающееся триадой признаков: отеками, повышенным артериальным давлением (более 140/90 мм.рт.ст.) и присутствием белка в моче (более 0,3 г/л в сутки).
 Сегодня эти три состояния объединены под термином «преэклампсия» (ПЭ). Однако название «гестоз» все еще встречается и в литературе, и в практике. В современных условиях классическая триада признаков наблюдается лишь у трети пациенток. Основным проявлением ПЭ считается артериальная гипертония (АГ). При умеренной гипертензии показатели артериального давления (АД) повышаются более 159/109 мм.рт.ст., при тяжелой – выше 160/110.
Сегодня эти три состояния объединены под термином «преэклампсия» (ПЭ). Однако название «гестоз» все еще встречается и в литературе, и в практике. В современных условиях классическая триада признаков наблюдается лишь у трети пациенток. Основным проявлением ПЭ считается артериальная гипертония (АГ). При умеренной гипертензии показатели артериального давления (АД) повышаются более 159/109 мм.рт.ст., при тяжелой – выше 160/110.
Сущность преэклампсии заключается в расстройстве и недостаточности мозгового кровообращения на фоне нарушения работы различных органов и систем. При этом отмечается возбужденное состояние или, наоборот, сонливость; выявляются неврологические расстройства, нарушения зрения (мелькание мушек перед глазами), боли за грудиной, в животе, правом подреберье, в ногах, головная боль. Могут определяться небольшие подергивания мышц лица, «глубокое дыхание» и одышка (до 60 дыхательных движений в 1 мин).
С учетом сложности выявления ПЭ для установления диагноза проводится оценка лабораторных показателей. При ПЭ снижаются уровни гемоглобина, гематокрита, тромбоцитов, лейкоцитов и белка крови; повышается концентрация трансаминаз, мочевины, креатинина; нарушается структура и функции тромбоцитов.
Преэклампсия в зависимости от выраженности клинических проявлений и изменений лабораторных показателей проявлений подразделяется на легкую, среднюю и тяжелую степени тяжести.
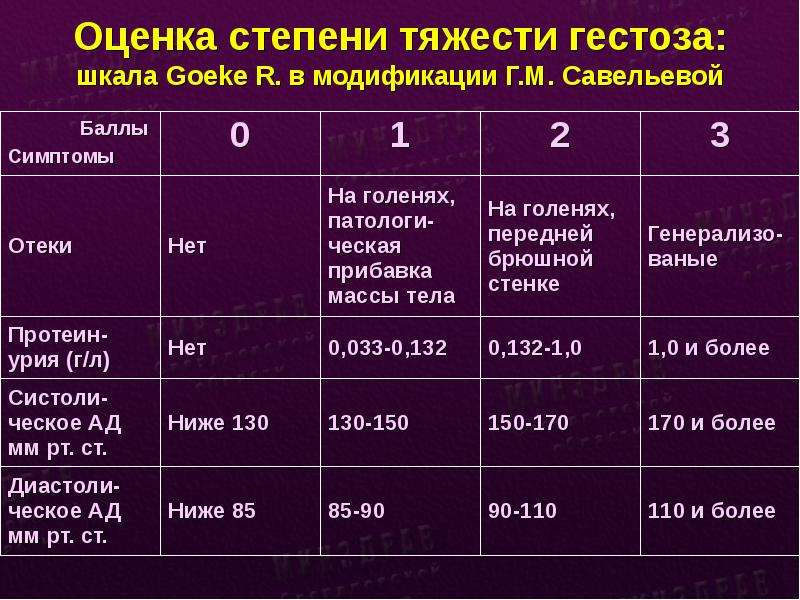
Примечание: До 7 баллов - легкая степень; 8-11 баллов - средняя степень; 12 баллов и более - тяжелая степень. ПЭ опасна развитием более тяжелых осложнений: эклампсии (судорог) и HELLP-синдрома (печеночной недостаточности).
Плацентарный фактор и преэклампсия
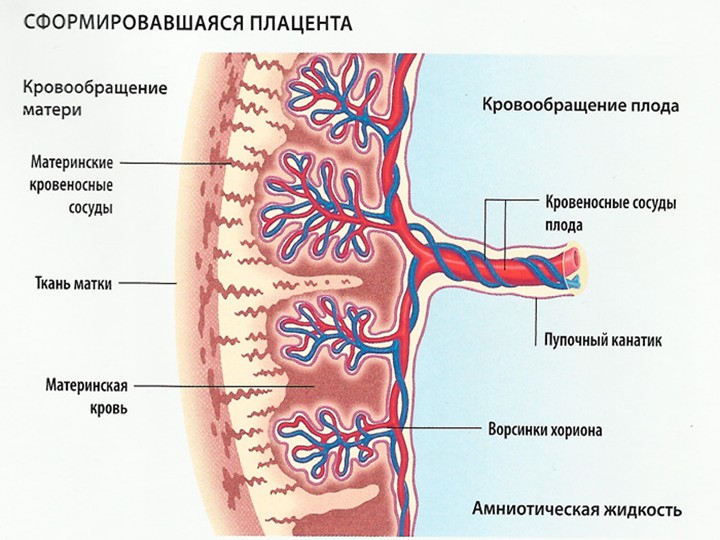 Важную роль в возникновении преэклампсии играет нарушение инвазии (внедрения) зародыша. В норме по мере прогрессирования беременности изменяются сосуды матки: стенки спиральных артерий, кровоснабжающих эндометрий (внутренний слой матки), теряют свою мышечную оболочку и превращаются в большие сосудистые полости. При этом они утрачивают чувствительность к веществам, вызывающим спазм сосудов.
Важную роль в возникновении преэклампсии играет нарушение инвазии (внедрения) зародыша. В норме по мере прогрессирования беременности изменяются сосуды матки: стенки спиральных артерий, кровоснабжающих эндометрий (внутренний слой матки), теряют свою мышечную оболочку и превращаются в большие сосудистые полости. При этом они утрачивают чувствительность к веществам, вызывающим спазм сосудов.
Благодаря этим процессам маточно-плацентарный кровоток увеличивается практически в 10 раз и становится системой с низким сопротивлением сосудов. Перестройка спиральных артерий заканчивается к третьему триместру.
При преэклампсии зародыш не полностью проникает в спиральные артерии матери. В стенке сосудов остаются мышечные волокна, которые воспринимают стимулы веществ, вызывающих спазм сосудов. Все это приводит к повышению сопротивления сосудов плаценты и ухудшению ее кровотока.
Почему же внедрение зародыша нарушается не у всех женщин? Сегодня ученые доказали, что этот процесс определяется наследственными факторами. Оказывается, продукцию клеточных рецепторов (белка-интегрина), определяющих взаимодействие матка-плод, контролирует ген GPIIIα. Также интегрины влияют на способность тромбоцитов склеиваться (адгезию), увеличивая риск развития тромботических осложнений как вне, так и во время беременности.
Ген GPIIIα локализован в длинном плече 17-й хромосомы. Он представлен двумя аллельными формами: PL-A1 и PL-A2. Присутствие в генотипе аллеля PL-A2 является генетическим маркером развития заболеваний сосудистой системы (тромбозов, инфаркта и пр.). Частота встречаемости аллеля PL-A2 составляет 22%.
Помимо наследственных факторов, развитие ПЭ может быть спровоцировано прочими заболеваниями матери: нарушением жирового обмена, сахарным диабетом (СД), повышенным уровнем гомоцистеина (продукта распада белков) и пр. Все перечисленные состояния повреждают эндотелий – внутреннюю выстилку сосудов.
Аутоиммунные нарушения и преэклампсия
В последние годы доказано, что одним из ведущих звеньев в патогенезе преэклампсии являются аутоиммунные нарушения. Мать и плод являются двумя разными организмами. Их жизнедеятельности разделены: на границе между зародышем (трофобластом) и маткой (ее децидуальной оболочкой) имеется защитный барьер в виде фибриноидного слоя. В норме он практически не проницаем.
Если в результате общих заболеваний или воспалительных процессов плацента изменяется, сосуды становятся проницаемы для проникновения различных веществ от матери к плоду и, наоборот. В результате многие белки плода, «незаконно» проникающие через поврежденную плаценту в кровоток матери, воспринимаются ее иммунной системой, как чужеродные (антигены).
В ответ на появление антигенов (АГ) плода в кровотоке матери вырабатываются антитела (АТ). Так, образуются иммуноглобулины к основному белку миелина, белкам S100, фракциям кислых хроматинсвязывающих белков (АСВР14/18), мембранному протеину нервной ткани плода (МР65) и пр.
Все перечисленные аутоантитела регулируют рост плода и участвуют в развитии иммунологического конфликта «мать-плод». Их продукция у беременных, страдающих общими заболеваниями, связана с развитием гестоза.
АТ с АГ образуют иммунный комплекс (ИК), и, таким образом, удаляют из организма через печень. Однако в некоторых ситуациях нарушается их разрушение и выведение. В результате, образовавшиеся в большом количестве ИК, циркулируя по кровотоку, «забивают» сосуды различного калибра, повреждают эндотелий, фиксируются на клетках тканей и «откладываются» в органах: плаценте, почках, печени, легких, мозге.
Статьи по теме:
Гестоз и интиплодовые антитела- Допплерометрия во время беременности
Кардиотокография во время беременностиСвертываемость крови у будущей мамы- Преэклампсия: тактика ведения беременной
Всегда с вами, Панкова Ольга
Статья подготовлена для ева.ру
Если у Вас есть вопросы, Вы можете задать их мне ЛИЧНО во время дистанционной консультации.
Подробную информацию о ведении беременности и послеродовом восстановлении читайте в моих книгах:




































